لیزرهای پزشکی در جراحی های بالینی از جمله پوست و جراحی پلاستیک، التیام زخم، تحریک عصب، دندانپزشکی، درمان سرطان و جراحی های چشمی به کار گرفته می شوند. در این مقاله به بررسی اجمالی اصول بنیادی فناوری لیزرهای پزشکی می پردازیم.
لیزرهای مورد استفاده، در محدوده های طول موجی طیف فرابنفش ۲۰۰ تا ۴۰۰ نانومتر، مرئی ۴۰۰ تا ۷۰۰ نانومتر، مادون قرمز نزدیک (NIR) 700 تا ۲۹۰۰ نانومتر و مادون قرمز دور ۳ تا ۵ میکرومتر، با عمق نفوذ مختلف در روش های تهاجمی[۱] و غیرتهاجمی جراحی لیزری عمل می کنند. لیزرهای دیودی در بسیاری از روش های جراحی از جمله برش بافت نرم، انعقاد خون و درمان حرارتی سرطان به طور گسترده مورد استفاده قرار می گیرند. هم اکنون بیش از نیم قرن است که از اولین استفاده لیزر در علم پزشکی می گذرد. یک سال پس از اختراع لیزر در سال ۱۹۶۰ میلادی توسط مایمن[۲]، یعنی در سال ۱۹۶۱ میلادی، دکتر لئون گلدمن[۳] به عنوان پدر جراحی لیزری برای اولین بار از لیزر یاقوت در درمان بیماری های پوستی استفاده کرد. برای بررسی نحوه عملکرد لیزر در حوزه پزشکی لازم است ابتدا مبانی برهمکنش لیزر با یک محیط زیستی را مرور کنیم.
برهمکنش لیزر با بافت بدن، مانند برهمکنش نور با هر محیط مادی دیگری، به صورت جذب، بازتاب یا پراکندگی اتفاق می افتد. احتمال رخداد هرکدام از این پدیده ها به جنس بافت تحت تابش و طول موج باریکه ی فرودی بستگی دارد.
توانایی یک محیط در جذب نور به چند عامل از جمله ساختار الکترونی اتم ها و مولکول ها، غلظت ماده یا ضخامت لایه جاذب و طول موج نور فرودی بستگی دارد. در بافت های زیستی، جذب عمدتاً به وسیله مولکول های آب و ماکرومولکول هایی مانند ملانین و هموگلوبین صورت می گیرد که از دسته پروتئین ها و کروموفورها[۴] (بخش رنگی مولکول) هستند. ملانین رنگدانه اصلی در بافت پست و مو است. در شکل ۱ برهم کنش های ممکن نور با بافت نشان داده شده است.
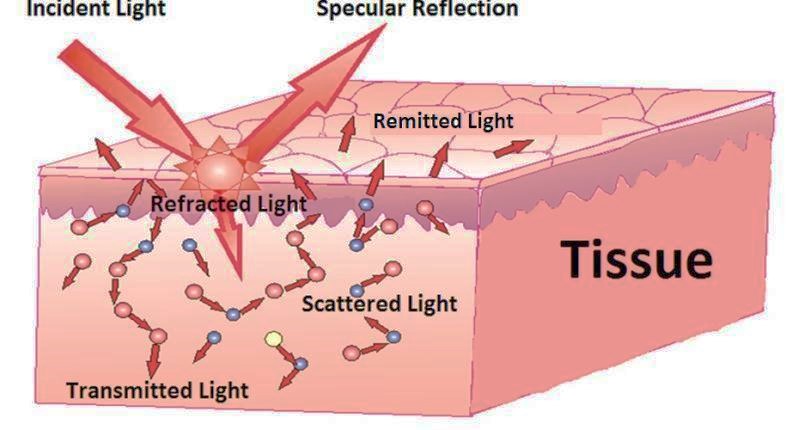
به طور کلی اثرات برهمکنش لیزر با بافت در ۳ فرآیند طبقه بندی می شود:
۱) اثرات حرارتی
۲) اثرات غیرحرارتی
۳) اثرات ترکیبی حرارتی و غیرحرارتی
این فرآیندها نه تنها توسط ویژگی های نوری بافت ها (از جمله ضرایب جذب، بازتاب و پراکندگی)، بلکه توسط پارامترهای لیزر مورد استفاده مانند طول موج تابش، انرژی، شدت، پهنای پالس و حالت های عملکرد لیزر شامل موج پیوسته (CW) یا موج پالسی، تحت تأثیر قرار می گیرند.
لیزر با طول موج بسیار کوتاه در محدوده ۱۵۴ تا ۱۹۳ نانومتر، می تواند بدون ایجاد گرمای بیش از حد، بافت ها را تبخیر کرده و برشی بدون خون ریزی ایجاد کند. لیزرهای مادون قرمز نزدیک (NIR) در محدوده طول موجی ۷۵۰ تا ۱۲۰۰ نانومتر نسبت به لیزرهای مرئی از عمق نفوذ بیشتری در بافت برخوردارند. بنابراین این لیزرها در مواردی که نیاز به عمق نفوذ بالا باشد، گزینه های مناسب تری هستند. به عنوان مثال لیزر حذف موهای زائد یا لیزرهای کاربردی در درمان سرطان با کمک نانو ذرات طلا، از این دسته اند. شکل ۲ عمق نفوذ طول موج های مختلف را نشان می دهد.
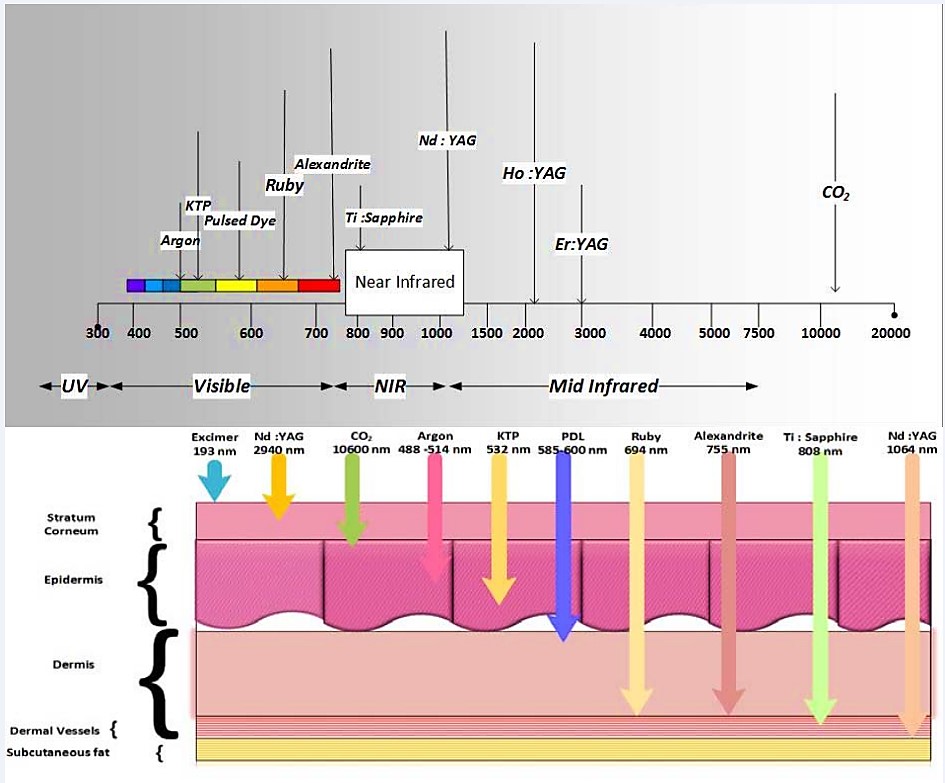
از سوی دیگر، لیزرهای مرئی با طول موج بین ۴۳۰ تا ۶۸۰ نانومتر و قابلیت جذب بالا توسط خون و رنگ دانه ها برای پاک کردن خالکوبی، فوتوتراپی و درمان تومورهای دهان و نقایص شبکیه چشم، مورد استفاده قرار می گیرند. با توجه به اینکه لیزرهای MIR در محدوده طول موجی ۱٫۹ تا ۳ میکرومتر و ۹٫۳ تا ۱۰٫۶ میکرومتر به مقدار زیادی توسط آب و بافت بدن جذب می شوند، برای تبخیر بافت سخت و نرم مورد استفاده قرار می گیرند. بعلاوه ساختارهای مختلف فیبر برای انتقال مؤثر انرژی لیزر به مناطق تحت درمان در کاربردهای خاص نیز بسیار حائز اهمیت هستند.
در اثر برهمکنش لیزر با یک بافت زیستی، متناظر با توان لیزر و مدت زمان تابش، ممکن است ساز و کارهای مختلفی رخ دهد و عمدتاً در قالب ۵ نوع برهمکنش تعریف می شوند که عبارتند از: برهمکنش فوتوشیمیایی[۵]، برهمکنش فوتوحرارتی[۶]، کندگی نوری[۷]، کندگی ناشی از پلاسما[۸] و گسیختگی نوری[۹].
در برهمکنش فوتوشیمیایی همانطور که از اسمش مشخص است، در اثر جذب انرژی تابشی تغییراتی در پیوندهای شیمیایی مولکول های بافت ایجاد می شود. روش فوتودینامیک تراپی[۱۰] برای درمان سرطان نیز از این مکانیزم نشأت می گیرد. در این حالت یک ماده حساس کننده نوری[۱۱] وارد بافت مورد نظر شده و در اثر برهمکنش نور لیزر با مولکول های بافت و ایجاد پیوندهای شیمیایی سبب حذف قسمتی از بافت می شود.
یکی از مهمترین برهمکنش های لیزر با بافت، برهمکنش فوتوحرارتی است. در این ساز و کار، انرژی پرتوها توسط مولکول های بافت (مولکول های آزاد آب و پروتئین) جذب شده و این انرژی جذب شده تبدیل به گرما می شود و دمای بافت را به صورت موضعی افزایش می دهد. بسته به گرمای جذب شده در بافت ممکن است انعقاد، تبخیر یا ذوب شدن رخ دهد. لیزرهای حذف موهای زائد عمدتاً از چنین عملکردی برخوردار هستند.
در برهمکنش طیف فرابنفش لیزر با بافت زیستی، در اثر تشعشع بسیار شدید نور لیزر با فرکانس بالا در حدود چند نانو ثانیه، بافت تجزیه می شود که اولین بار در سال ۱۹۸۲ توسط دانشمندان کشف شد و تجزیه نوری تخریبی نام گرفت. در این برهمکنش بدون آسیب های حرارتی از جمله انعقاد و تبخیر، قسمتی از بافت کنده می شود و به کندگی نوری مشهور است. لیزرهای جراحی چشم پزشکی جهت رفع عیوب انکساری از چنین ساز و کاری بهره می برند.
کندگی ناشی از پلاسما مبتنی بر پدیده شکست اپتیکی است و اغلب در چگالی های توان بیشتر از ۱۰۱۴ وات بر سانتیمتر مربع اتفاق می افتد. پدیده شکست نوری عبارت است از تولید یک پلاسمای گرم و چگال (نوع گاز یونیزه) به وسیله متمرکز کردن یک پرتو لیزر پالسی پر توان درون یک ماده.
در شدت های بالا، الکترون های آزاد می توانند در میدان پرتو لیزر، انرژی کسب کرده و هنگام برخورد با اتم ها و مولکول های دیگر آنها را یونیزه کنند. به این ترتیب چگالی الکترون های آزاد در ناحیه برهمکنش به سرعت افزایش می یابد (یونیزاسیون آبشاری) و پلاسما تشکیل می شود. پهنای زمانی پالس مورد استفاده در این حالت حداکثر نیم فمتو ثانیه است. در دندانپزشکی جهت تشخیص و درمان پوسیدگی دندان از این ساز و کار قدرتمند استفاده می شود.
فرآیند گسیختگی نوری مشابه کندگی ناشی از پلاسما است با این تفاوت که در این فرآیند نیروهای مکانیکی عامل اصلی کندگی به حساب می آیند. پلاسمای تولید شده در این حالت با پهنای زمانی پالسی از مرتبه پیکو ثانیه، یک موج شوکی در محیط ایجاد می کند که با سرعت فراصوتی منتشر شده و جذب انرژی توسط محیط مادی یک تخریب دائمی در محل برهم کنش ایجاد می کند. این روش در لیزرهای چشم پزشکی برای سوراخ کردن کپسول خلفی عدسی کاربرد دارد.
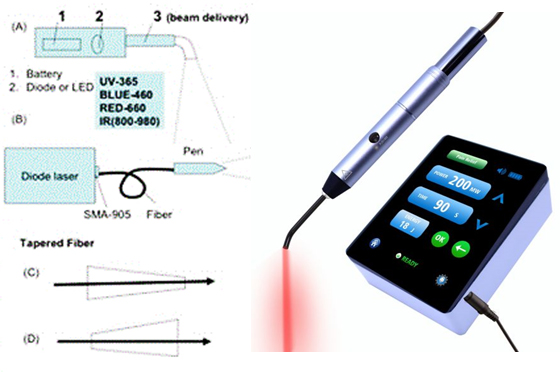
انتخاب صحیح طول موج لیزر، محدوده عملکرد آن و همچنین شیوه انتقال انرژی از مهمترین اصول طراحی لیزرهای پزشکی به شمار می آید. اکثر لیزرهای پزشکی برای انتقال انرژی خود نیاز به فیبر نوری و هولدر دستی قلمی دارند. بسته به توان لیزر و پرتو مورد استفاده، از فیبرهایی با اندازه هسته ۲۰۰ تا ۶۰۰ میکرومتر و طول ۱ تا ۳ متر استفاده می شود. به عنوان مثال در لیزرهای دندانپزشکی اغلب از فیبرهایی به طول ۳ متر استفاده می شود. همچنین برای لیزرهای پرتوان فرابنفش پالسی، فیبرهای مخروطی طراحی شده و مورد استفاده قرار می گیرد.
همانطور که در شکل ۳ نشان داده شده است از دو فیبر مخروطی استفاده می شود، یکی برای تنظیم توان خروجی و کوچک کردن یک پرتو بزرگ که با کم کردن قطر هسته در امتداد طول فیبر طراحی می شود و طراحی دیگر برای افزایش عمق نفوذ بر روی بافت با جلوگیری از واگرایی پرتو لیزر، انجام می گیرد. شکل ۳ همچنین ساختار یک قلم لیزری را نشان می دهد که به فیبر متصل می شود. این قلم از یک یا چند عدسی برای تنظیم پرتو لیزر روی بافت بهره می گیرد. از فیبر زاویه دار و مخروطی نیز در دندانپزشکی و جراحی های چشم بیشتر استفاده می شود.
ذکر این نکته ضروری است که لازم است لیزرهای مورد استفاده در پزشکی از یک سری قابلیت های مهم برخوردار باشند: قابلیت تنظیم توان لیزر، قابلیت انتخاب حالت عملکرد لیزر به صورت پالسی یا پیوسته، قابلیت تنظیم پهنای پالس.
انواع لیزرها در پزشکی
در ذیل به ذکر چند مثال از انواع لیزرهای مورد استفاده در حوزه های مختلف پزشکی می پردازیم.
در چشم پزشکی مرسوم ترین لیزرهای مورد استفاده عبارتند از لیزر آرگون با نور سبز، لیزر کریپتون، لیزر فرابنفش اگزایمر، لیزرهای CO2 و لیزرهای دیودی که مهمترین ساز و کار عملکرد آنها در درمان چشم، فوتوکوآگولاسیون[۱۲] یا انعقاد نوری در درمان شبکیه و عنبیه است.
در دندانپزشکی اغلب لیزرهای دیودی (جهت تشخیص پوسیدگی و درمان)، لیزر اربیوم و لیزر CO2 با طول موج ۱۰٫۶ میکرومتر جهت برش بافت نرم و اصلاح حاشیه لثه استفاده می شوند.
در اورولوژی جهت درمان سنگ های مجاری ادراری یا برداشتن قسمتی از بافت پروستات از لیزرهای Nd:YAG، KTP و الکساندریت استفاده می شود.
در زمینه درماتولوژی یا درمان بیماری های پوستی، لیزرهای Erbium:YAG و CO2 برای کاهش چین و چروک پوست و لیزرهای دیودی، الکساندریت و Nd:YAG برای حذف موهای زائد به کار می روند.
برای جراحی شریان های قلب و آنژیوپلاستی نیز از لیزرهای CO2 و Ho:YAG استفاده می شود.
درمان سرطان با استفاده از لیزرهای دیود چند طول موجی انجام می شود. در این روش نانومیله های طلا به عنوان ماده جاذب به کار می روند و توسط یک فیبر، سه طول موج مختلف لیزر دیود با طول موج های ۸۰۸، ۹۰۵ و ۹۸۰ نانومتر کوپل می شوند و خروجی متناسب با نیاز توسط یک یا هر سه لیزر تنظیم می شود. از آن جایی که عمق نفوذ با مقدار جذب نسبت عکس دارد، برای نانومیله های طلا طول موج های ۹۰۵ و ۹۸۰ به دلیل جذب کمتر عمق نفوذ بیشتری خواهند داشت و با این روش می توان تومورهای بزرگ را درمان کرد.
همچنین در روش های جدید تصویربرداری موسوم به فوتوآکوستیک با استفاده از لیزر دیودهای پالسی در محدوده NIR و با کمک امواج صوتی حاصل از تابش می توان اطلاعات مهمی را به صورت تصویری از ساختار مولکولی بافت مورد نظر به دست آورد.
لیزرهای دیود مورد استفاده در روش های مختلف جراحی، شامل برش بافت نرم و درمان حرارتی سرطان، از ماده حساس کننده به نور متناسب با طول موج جذب لیزر استفاده می کنند. ماده های حساس کننده به نور مختلفی برای جذب لیزر در ناحیه مرئی ۶۳۰ تا ۷۰۰ نانومتر و فروسرخ ۷۰۰ تا ۱۰۰۰ نانومتر به صورت تجاری در دسترس هستند.
Sourcses:
- Lin JT (2017) Design aspects of medical laser devices. Med Devices Diagn Eng 2: DOI: 10.15761/MDDE.1000118
- Gananathan P, Rao AP, Singaravelu G, Manickam E (2017) Review of Laser in Nanophotonics. A Literature Study for Cellular Mechanism. J Cancer Biol Res 5(1): 1094.
- Shokrollahi K, Raymond E, and Murison M.S.C (2004). Review of Lasers: Principles and Surgical Applications. The Journal of Surgery 2(1)
[۱] Invasive
[۲] Maiman
[۳] Leon Goldman
[۴] Chromophore
[۵] Photochemical
[۶] Photothermal
[۷] Photoablation
[۸] Plasma Formation
[۹] Photodistruption
[۱۰] Photodynamic Therapy
[۱۱] Photosensitizer
[۱۲] Photocoagulation
